Jednou zo základných otázok, o ktorých sa diskutuje v súvislosti s pandémiou COVIDu, je kvalita imunity získanej prekonaním vs. očkovaním. Táto téma je pritom komunikovaná značne chaoticky. Niektorí odborníci úplne otvorene hovoria, že kvalitnejšia je imunita po očkovaní (tu, tu, tu, tu), iní hovoria presný opak (tu, tu, tu). Ako je to možné a aká je pravda? V tomto článku sa pozrieme na prehľad výskumov a tému priblížime viac do hĺbky
Aktualizované 20.2.2022 o 8:00. Niektoré formulácie o lepšej imunite, víruse chrípky, protilátkach a bunkovej imunite boli upresnené.
Význam otázky
Čoskoro po príchode koronavírusu sa postoje spoločnosti začali formovať do dvoch protipólov. Časť ľudí sa obávala hlavne zdravotných rizík koronavírusu, časť však vnímala skôr negatívne dôsledky opatrení na spoločnosť.
Aj v súčasnosti toto rozdelenie pokračuje a vytvorili sa dva základné filozoficko-hodnotové prístupy:
- máme sa s vírusom naučiť žiť, zamerať sa primárne na ochranu a očkovanie rizikových a zvyšok populácie vrátiť čo najviac do normálu alebo
- máme dlhodobo zotrvávať v plošných obmedzujúcich opatreniach (resp. ich striedavo sprísňovať a uvoľňovať podľa situácie) pre celé obyvateľstvo a zaočkovať čo najväčšiu časť populácie.
Samozrejme, tieto prístupy sa úplne nevylučujú a možno ich do určitej miery kombinovať.
Prvý prístup je blízky metapolitickým naturalistom, ktorí preferujú skôr riešenia vychádzajúce z ľudskej prirodzenosti. V zásade dôverujú schopnostiam ľudstva vysporiadať sa s krízami a bez nanútených rozhodnutí smerovať k pravde a prosperite.
Z pohľadu naturalistov je potrebná opatrnosť a technológiami si môžeme pomôcť, avšak prílišné vyvolávanie strachu a spoliehanie sa na technológie je kontraproduktívne.
Druhý prístup, ku ktorému majú bližšie opatrenia mnohých vlád (vrátane tej slovenskej) za základný princíp riešenia pandémie považuje reguláciu spoločenského života a spoliehanie sa na technológie (hlavne vakcináciu). Do väčšej miery zdôrazňuje, že vírus je nebezpečný pre všetkých.
Ak by sa ukázalo, že imunita po prekonaní COVIDu je rovnaká alebo dokonca kvalitnejšia ako imunita po očkovaní, podporilo by to prvý prístup. Tým pádom by aj argumenty v prospech opatrení, ktoré vychádzajú z filozofie druhého prístupu, či ich legitimita, boli oslabené. Naopak, nízka kvalita imunity po prekonaní by zase podporovala skôr vládny prístup.
Čo je to lepšia imunita?
Jeden zo základných zmätkov spočíva v tom, čo to vlastne je lepšia imunita? Ak sa hovorí o „lepšej imunite“, rôzni ľudia tým môžu myslieť rôzne veci, napríklad:
- podľa ochranného efektu, tu však treba rozlišovať ochranu pred nakazením, ťažkým priebehom/hospitalizáciou/UPV či smrťou;
- podľa hladiny protilátok v krvi, čo zväčša súvisí s ochranou pred nakazením,
- podľa dĺžky trvania, resp. miery poklesu imunity v čase (treba sa pýtať, ktorý efekt klesá ako v čase),
- podľa konzistentnosti imunitnej odpovede (napr. imunita získaná prekonaním môže byť celkovo silnejšia, lenže u bezpríznakových sa nemusí skoro vôbec vytvoriť; imunita získaná očkovaním môže byť slabšia, ale vytvoriť sa konzistentnejšie u takmer každého),
- podľa prenosu ochrany aj na nové varianty koronavírusu,
- podľa bezpečnosti získania imunity (napr. imunita získaná vakcínou môže byť o niečo slabšia, ale oveľa menej riziková ako prekonanie choroby).
Rôzni odborníci môžu preferovať rôzne z týchto faktorov a aj preto sa ich odpovede môžu radikálne líšiť. V tomto článku sa zameriavame hlavne na ochranný efekt.
Môžeme diskutovať o tom, čo je to „lepšia imunita“ a ktoré kritérium sledovať. Treba však poukázať na dve veci.
Po prvé, úloha protilátok v krvi sa často preceňuje. Na jednej strane skutočne platí, že do veľkej miery neutralizujú vírus a môžu chrániť pred nakazením sa, hoci protilátky získané prekonaním skoršieho variantu alebo vakcínou proti skoršiemu variantu nemusia rovnako dobre pôsobiť na neskoršie varianty.
Kľúčové však je to, že aj po znížení aktuálnej hladiny protilátok si telo zachováva schopnosť protilátky v prípade potreby vytvoriť, pričom po imunizácii sa to deje už omnoho rýchlejšie a človek je chránený aj bunkovou imunitou (píšeme o tom nižšie).
Po druhé, na to, aby sa spoločnosť mohla vrátiť do normálneho fungovania, je kľúčový taký typ imunity, ktorý chráni pred ťažkým priebehom (teda zabraňuje úmrtiam a preplneniu nemocníc) a zároveň je dlhodobý (aj skúsenosti s vakcínami ukazujú, že zabrániť šíreniu vírusu je momentálne utópiou).
Presne tieto parametre spĺňa bunková imunita, ktorá vzniká po prekonaní aj očkovaní, ako si ďalej ukážeme.
Faktory skreslenia
Porovnávanie očkovaných a prekonavších môže byť skreslené viacerými faktormi:
- zásadný je čas ubehnuvší od očkovania, resp. prekonania; porovnávať napr. prekonavšieho spred roka a zaočkovaného spred mesiaca je zavádzajúce,
- ochorenie COVID môže mať rôzny priebeh (bezpríznakový až veľmi ťažký), čo môže mať dopad na to, aká imunita sa vytvorí,
- prekonavší prekonali rôzne varianty koronavírusu v rôznom čase, môže byť problém porovnávať toho, kto prekonal pôvodný variant a toho, kto prekonal deltu alebo omikron: napríklad prvý variant spôsoboval častejšie bezpríznakový priebeh, zatiaľ čo u alfa variantu boli častejšie príznakové a ťažké priebehy: imunita prekonavších z týchto dvoch vĺn sa teda môže líšiť nielen z dôvodu časového odstupu,
- existujú rôzne typy vakcín a tie sa môžu líšiť vo svojej efektivite, ako i trvácnosti ochrany v čase,
- problémom môžu byť aj nezachytené prípady (človek prekonal COVID a nevedel o tom alebo nebol na teste) a na druhej strane falošne pozitívne výsledky (človek mal pozitívny test, ale COVID neprekonal),
- ďalším problémom, ktorý do budúcnosti bude iba narastať, sú ľudia, ktorí po prvom prekonaní alebo očkovaní nevedome prekonali neskôr aj bezpríznakový alebo nediagnostikovaný COVID, čo ich imunitu môže pozitívne ovplyvniť, ale skresliť porovnania pre účely výskumu.
Väčšina z uvedených faktorov sa dá však správnou výskumnou metodikou odfiltrovať. Najväčším skreslením je čas od prekonania, resp. to, v ktorej vlne prekonanie nastalo. To sa však dá pomerne ľahko odlíšiť.
Prekonavší, ktorí neboli odhalení testami či falošne pozitívne testy sa teoreticky odfiltrovať dajú, ale je to zložité a nákladné (museli by byť podrobení dodatočným testom, ktoré vedia odlíšiť prirodzenú imunitu a imunitu po očkovaní), preto sa to takmer nikdy nerobí.
Pri správnom nastavení iných kontrol a dostatočne veľkej vzorke však tieto faktory majú tendenciu ustúpiť do pozadia ako šum a do popredia vystúpiť štatisticky relevantné skutočné trendy.
Teoretické východiská
Očkovanie umelým spôsobom stimuluje len časť toho, čo sa deje počas prirodzeného priebehu choroby. Z logiky veci by preto organizmus, ktorý prejde všetkými fázami ochorenia, mal byť komplexnejšie pripravený na ďalšie stretnutie s vírusom.
Pri prirodzenej infekcii vniká vírus do tela najmä cez sliznice, následne sa dostáva do buniek, pomocou nich vytvára ďalšie kópie seba samého a šíri sa po tele. Imunitný systém sa konfrontuje s vírusom ako celkom v rôznych situáciách a môže intervenovať vo viacerých fázach jeho šírenia.
V súčasnosti najpoužívanejšie vakcíny neobsahujú samotný nový koronavírus, ale geneticky modifikovaný iný vírus, tzv. vektor (vektorové vakcíny) alebo časť reťazca mRNA (mRNA vakcíny). Tieto, podobne ako koronavírus, vnikajú do ľudských buniek a vedú ich k produkcii niektorých častí koronavírusu (napr. S proteín), na čo následne reaguje ľudský imunitný systém a trénuje sa.
Telo sa tak konfrontuje iba so špecifickými časťami charakteristickými pre koronavírus, nie koronavírusom ako celkom, navyše je vírus administrovaný neprirodzenou cestou do svalu.
Imunitné odpovede pri očkovaní a prekonaní sú kvalitatívne odlišné. Vakcinácia nevyvoláva niektoré typy imunitných odpovedí. Pri prekonaní ochorenia sa vytvára viac typov protilátok ako pri očkovaní (aj tu). Jedna talianska (nerecenzovaná) štúdia napríklad zistila, že imunitná reakcia voči nukleokapsidu vírusu pretrvávala u prekonavších aj po 18 mesiacoch. Po očkovaní sa tento typ imunitnej reakcie nevytvára vôbec.
Na druhej strane táto štúdia (nerecenzovaná) uvádza, že reakcia po očkovaní je síce špecifickejšia, ale intenzívnejšia. Štúdia SAV zistila vyššie hladiny protilátok u očkovaných oproti prekonavším.
Vyššiu hladinu protilátok u očkovaných zistila aj izraelská štúdia (nerecenzovaná), podľa ktorej však úroveň protilátok po očkovaní klesá rýchlejšie ako po prekonaní. Ďalšia štúdia (aj táto nerecenzovaná) uvádza, že protilátky, resp. pamäťové bunky, vzniknuvšie po prekonaní sú kvalitnejšie ako tie po očkovaní.
V Denníku N, ktorý je silne provakcinačne naklonený, píšu: „Čo sa týka imunity, vo všeobecnosti platí, že imunitná reakcia po infekcii je pestrejšia, bohatšia a má dlhšiu trvanlivosť ako po vakcíne, no nakazenie sa covidom znamená aj riziko zdravotných komplikácií, hospitalizácie, smrti či dlhý covid, alebo postcovid.“
V prospech kvalitnejšej imunity po prekonaní svedčí aj jednoduchá úvaha. S prekonaním COVIDu sa totiž spája oveľa vyššie riziko smrti ako s očkovaním, hlavne u rizikových skupín. Darwinisticky povedané, imunita z prekonania je dostupná len tým „silnejším“, zatiaľ čo imunitu z očkovaniu môžu získať aj tí „slabší“.
Samozrejme, teoretické predpoklady je potrebné podporiť empirickými dátami.
Sú nerecenzované štúdie hodnoverné?
V štúdiách, ktoré citujeme nižšie, sa nachádza veľa výskumov, ktoré ešte neprešli recenzným konaním (tzv. preprint, článok pred tlačou). Týka sa to štúdií z „oboch strán“ (hovoriacich v prospech vakcinačnej aj prirodzenej imunity). „Zlatým štandardom“ vedeckej práce je pripomienkovací proces (tzv. peer review) a až po ňom je prijímaná s plnou vážnosťou. Túto skutočnosť treba brať do úvahy.
Na druhej strane, len málokedy vedie proces pripomienkovania k úplnej zmene záverov štúdie (hoci aj to sa stáva). Väčšinou ide o drobné upresnenia a zmeny formulácií, aby boli závery štúdie formulované exaktnejšie. Na druhej strane ani prejdenie pripomienkovým konaním neznamená, že štúdia je bezchybná, hoci to určite zvyšuje jej kvalitu a pravdepodobnosť omylu sa znižuje.
Na druhej strane je bežné, že aj nerecenzované štúdie majú zásadný dopad na nielen verejný diskurz a cez ten potenciálne aj na vládne opatrenia. Silne medializovaná bola štúdia o premorení obyvateľstva a „milióne nechránených Slovákov“; táto nielenže nebola v čase medializácie recenzovaná, ale ani nebolo zverejnené celé jej znenie, pričom vo viacerých článkoch o nej to ani nebolo uvedené (tu, tu, tu).
Pri posudzovaní nerecenzovanej štúdie treba zohľadniť aj kontext. Ak ide o ojedinelé či bizarné výsledky, protirečiace doteraz zisteným záverom či osvedčeným teóriám, treba byť obozretný.
Naopak, ak sú nerecenzované výsledky konzistentné s výsledkami iných štúdií, ale i s teoretickými predpokladmi, zdravým rozumom a pozorovaniami z terénu, dôvody spochybňovať ich sú slabšie. To je prípad aj väčšiny nerecenzovaných štúdií, ktoré citujeme.
Prehľad štúdií
Nižšie uvádzame prehľad štúdií, ktoré sa špecificky zameriavali na porovnávanie ochranného efektu prekonania a očkovania podľa konzistentnej metodiky. Pokiaľ autori deklarovali konflikty záujmov, vždy ich uvádzame.
Štúdie v prospech imunity po prekonaní
Goldberg et al.
Široko medializovaná izraelská štúdia (nerecenzovaná) skúmala viac ako 5,7 milióna participantov. Porovnávala očkovaných, prekonavších a hybridnú imunitu (očkovaných a zároveň prekonavších). Kontrolovanými faktormi boli vek, pohlavie, etnická skupina a riziko nakazenia. Zohľadňoval sa aj čas ubehnuvší od poslednej imunizačnej udalosti.
Rozdiely medzi prekonavšími a potom očkovanými oproti iba prekonavším neboli štatisticky signifikantné. Očkovaní, ktorí neskôr COVID aj prekonali, boli chránení rovnako (po 4 – 6 mesiacoch) alebo horšie ako iba prekonavší (po 6 – 8 mesiacoch).
Prirodzená imunita chránila pred nakazením sa vyše 6-krát lepšie ako imunita po očkovaní. Prekonavší aj po 10 – 12 mesiacoch boli chránení viac ako očkovaní po 2 – 4 mesiacoch.
Štúdia skúmala aj prípady ťažkých priebehov, tých však bolo málo na podrobnejšie analýzy. Autori uviedli len analýzu ťažkých priebehov pre ľudí vo veku 60 a viac rokov. Relatívna miera rizikovosti bola 0,6 pre prekonavších, 0,5 pre prekonavších a následne očkovaných, 1,1 pre očkovaných a následne prekonavších, 4,6 pre očkovaných dvomi dávkami a len 0,4 pre očkovaných aj treťou dávkou.
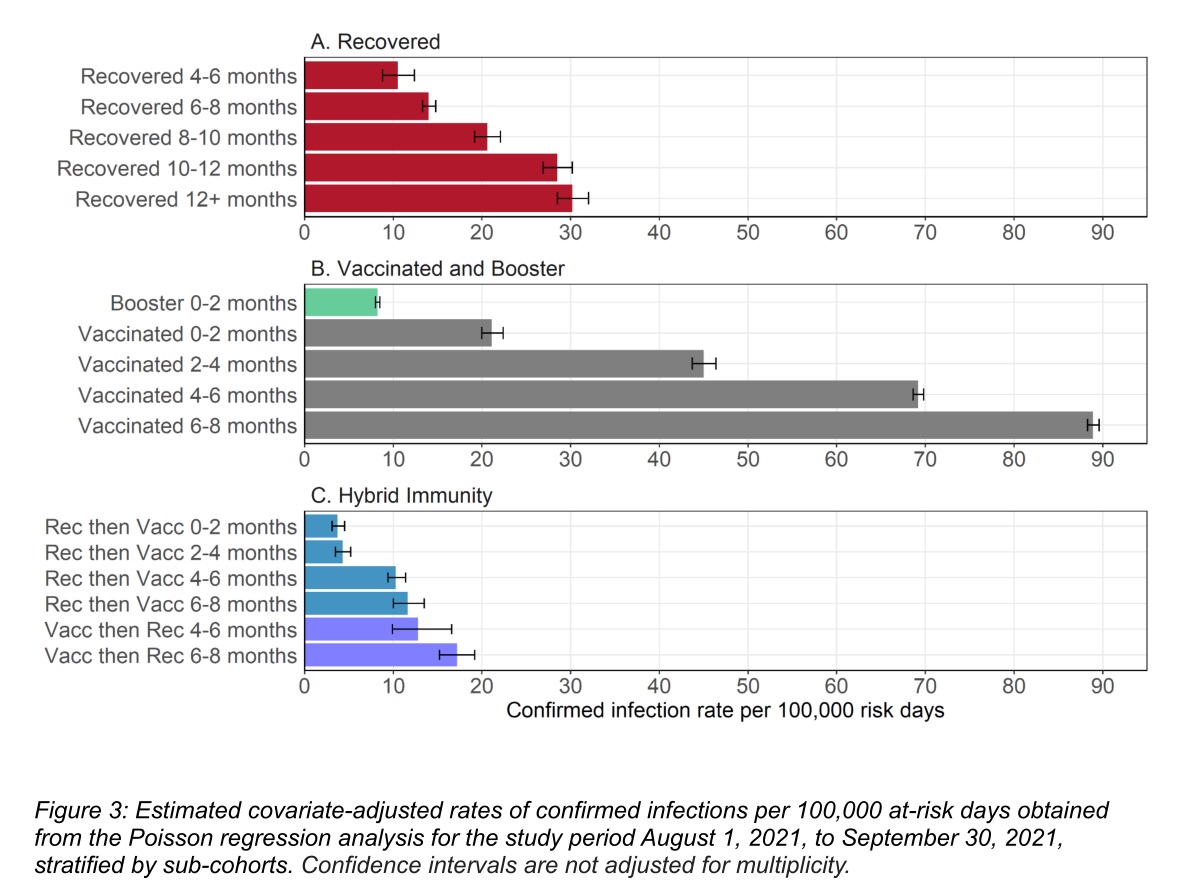
Graf 1. Relatívne riziko nákazy podľa typu imunity a času ubehnuvšieho od poslednej imunizačnej udalosti. Dáta z Izraela.
Gazit et al.
Ďalšia izraelská štúdia (nerecenzovaná) skúmala viac ako 770 000 ľudí (po zladení pre kontrolné faktory však vyšli v jednotlivých porovnaniach menšie vzorky, rádovo v desaťtisícoch). Opäť porovnávala prirodzenú imunitu, imunitu po očkovaní a hybridnú imunitu. Kontrolovanými faktormi boli vek, pohlavie, miesto bydliska a socioekonomický status. Prekonavší mali oproti tým s hybridnou imunitou 2-násobné riziko nakazenia sa a 1,4-násobne vyššiu šancu na symptomatický priebeh.
Po zohľadnení komorbidít a času očkovania/prekonania mali očkovaní 13-násobne vyššiu šancu nakazenia sa oproti prekonavším a 27-násobne vyššiu šancu symptomatického priebehu.
Indická štúdia skúmala 4 296 zamestnancov nemocnice v Naí Dillí, z ktorých 560 sa v sledovanom období nakazilo. Kontrolovanými premennými boli vek, pohlavie, komorbidity a ďalšie.
V porovnaní s nezaočkovanými neprekonavšími chránilo plné očkovanie (bez prekonania) na 24 % pred symptomatickou infekciou, na 65 % pred stredne ťažkým až ťažkým priebehom a na 97 % pred smrťou. Prekonanie (bez očkovania) chránilo na 93 % pred symptomatickou infekciou a na 89 % pred stredne ťažkým až ťažkým priebehom. V skupine prekonavších nikto nezomrel.
Grant et al.
Podľa francúzskej štúdie skúmajúcej viac ako 17 000 participantov poskytovalo prekonanie COVIDu v posledných 2 – 6 mesiacoch ochranu na 95 % pred symptomatickým priebehom delty. Prekonanie staršie ako 6 mesiacov poskytovalo ochranu 74 %. V porovnaní s tým, neprekonavší s 2 dávkami mRNA vakcíny boli chránení len na 67 %. Autori však jasne neuvádzajú, aký čas uplynul od očkovania, čo môže byť rozhodujúce. Kontrolovanými faktormi boli: vek, pohlavie, región, komorbidity a ďalšie.
Iné
Metaanalýza (nerecenzovaná) štúdií porovnávajúcich prirodzenú imunitu a imunitu po vakcinácii cituje aj štúdiu firmy vyrábajúcej vakcíny Johnson & Johnson, ktorá dospela k záveru, že prirodzená imunita je silnejšia. Samotnú štúdiu sa nám však nepodarilo nájsť. Viac o samotnej metaanalýze nižšie.
Viaceré hlavnoprúdové médiá (tu, tu, tu) písali o výskume vedcov z Centra bunkového a tkanivového inžinierstva v Brne pod vedením Ireny Koutnej, ktorý mal dospieť k záveru, že bunková imunita po prekonaní ochorenia je „o niečo silnejšia“ ako po podaní vakcíny. Samotný výskum sa nám však nepodarilo nájsť.
Česká virologička Hana Zelená prepočítala počet pacientov na JIS podľa statusu prekonania a očkovania. Výsledky vidno na grafe. Podľa neho očkovaní neprekonavší skončili na JIS viac ako 5-krát častejšie ako neočkovaní prekonavší. Dáta však zrejme nie sú kontrolované pre vek, pohlavie, atď., iba prepočítané na pomer daných skupín v populácii.
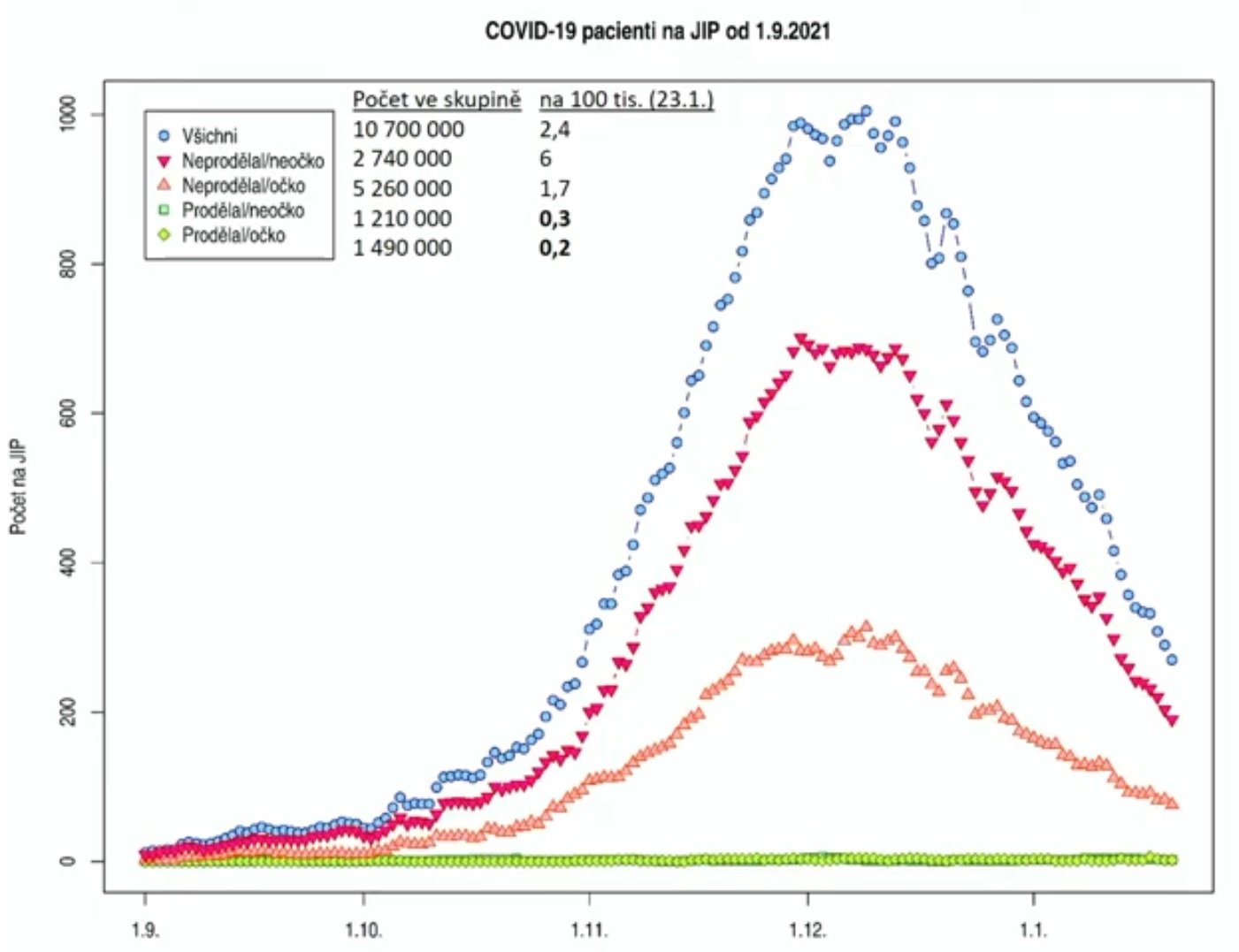
Graf 2. Počet pacientov na JIS v Česku podľa statusu prekonania a očkovania.
Štúdie v prospech imunity po očkovaní
Young-Xu, Smith, Korves
Americká štúdia (nerecenzovaná, všetci traja autori priznali konflikty záujmov, keďže v iných projektoch boli platení Pfizerom) skúmala viac ako 47 000 veteránov. V sledovanom období sa ich nakazilo 110. Kontrolovanými premennými boli rasa, vek, pohlavie, čas očkovania/nakazenia a iné.
Vo vekovej skupine 65 rokov a viac boli očkovaní pred nákazou, hospitalizáciou a smrťou chránení zhruba 3-krát lepšie ako prekonavší. U mladších medzi dvomi typmi imunity nebol žiadny štatisticky významný rozdiel.
Za pozornosť stojí tvrdenie v tejto štúdii, že Izrael už v júni 2021 vďaka vakcinácii dosiahol „kolektívnu imunitu“.
Britský štatistický úrad
Analýza britského štatistického úradu (nejde o recenzovanú vedeckú štúdiu) porovnávala účinnosť rôznych typov vakcín navzájom, ako aj vakcín oproti prirodzenej imunite v dvoch obdobiach. Kontrolovanými faktormi boli okrem iného vek, pohlavie, etnikum a miesto bydliska.
V období dominancie alfy poskytovalo väčšiu ochranu pred nakazením očkovanie dvomi dávkami (79 %) oproti prekonaniu (65 %). Bolo to však vďaka dobrým výsledkom Pfizeru. Medzi prekonaním a očkovaním Astra Zenecou nebol štatistický rozdiel.
V období delty chránili vakcíny pred nakazením na 67 % a prekonanie na 71 %, avšak rozdiel nebol štatisticky signifikantný (ani z pohľadu vakcinácie celkovo, ani pre jednotlivé typy vakcín).
Táto analýza však nezohľadňovala čas imunizačnej udalosti (prekonania a očkovania). Mohlo sa teda stať, že v období dominancie alfy boli porovnávaní prekonavší, ktorí prekonali pôvodný variant koronavírusu počas prvej vlny (jar 2020) s očkovanými, ktorí boli očkovaní až o niekoľko mesiacov neskôr. Očkovania teda mohli byť nedávnejšie oproti prekonaniam, čo mohlo výsledky skresliť v prospech očkovania.
Bozio et al.
Štúdia amerického CDC – Centra pre kontrolu a prevenciu chorôb (nerecenzovaná, viacerí autori priznali konflikty záujmov, keďže ich domovské inštitúcie boli financované výrobcami vakcín) skúmala 201 269 prípadov hospitalizácií so symptómami charakteristickými pre COVID. Z týchto prípadov sa o 7 348 podarilo zistiť, či boli v minulosti očkovaní alebo ochorenie prekonali. Z nich sa u 413 PCR testom potvrdil COVID, z toho bolo 89 prekonavších a 324 očkovaných. Kontrolovanými faktormi boli vek, región, lokálna cirkulácia vírusu a ďalšie.
Po prepočítaní relatívneho rizika vyšlo, že u prekonavších sa pozitívny PCR test objavil 5-krát častejšie ako u očkovaných. Medzi hospitalizovanými so symptómami charakteristickými pre COVID sa teda nachádzalo proporčne 5-krát viac prekonavších s COVIDom oproti očkovaným.
Skupiny boli vybrané tak, že očkovanie aj prekonanie sa udialo v posledných 3 – 6 mesiacoch. Hoci v skupine zaočkovaných bolo viac ľudí, ktorí boli očkovaní nedávno (v porovnaní s nedávno prekonavšími), autori štúdie uvádzajú, že aj po zohľadnení týchto rozdielov bolo riziko hospitalizácie „podobné“, teda zjavne v neprospech prekonavších.
Štúdie v strede
CDC
Neskoršia štúdia CDC (nerecenzovaná) zistila, že po príchode delta variantu mali nezaočkovaní prekonavší nižšie riziko hospitalizácie oproti zaočkovaným neprekonavším. Pred príchodom delta variantu to však bolo naopak.
Pred dominanciou delty (koncom mája) boli pred nakazením sa očkovaní chránení približne 19-krát lepšie a prekonavší približne 9-krát lepšie ako neočkovaní neprekonavší. V čase dominancie delty (začiatkom októbra) boli pred nakazením sa očkovaní chránení približne 5-krát lepšie a prekonavší približne 15-krát lepšie (v New Yorku) a 32-krát lepšie (v Kalifornii) ako neočkovaní neprekonavší. Pri hospitalizáciách boli pomery podobné.
CDC v zhrnutí výskumov (odvoláva sa aj na viaceré, ktoré sme uviedli vyššie) píše: „Dostupné dôkazy ukazujú, že plne zaočkovaní jedinci a tí, ktorí boli v minulosti nakazení SARS-CoV-2 majú po najmenej 6 mesiacov nízke riziko následnej infekcie." Vo svojich záveroch CDC nehovorí jednoznačne, či je niektorá imunita lepšia a hovorí o kvalitnej ochrane aj po očkovaní, aj po prekonaní.
Pre kontext je potrebné uviesť, že CDC je zhruba ekvivalent nášho Úradu verejného zdravotníctva. Podobne ako náš ÚVZ, aj CDC silne propaguje očkovanie.
Kojima a Klausner
Súhrnná štúdia z prestížneho časopisu Lancet pri hodnotení ochranného účinku prirodzenej imunity, aj čo sa týka ochrany pred nakazením, aj čo sa týka dlhodobejšej ochrany získanej bunkovou imunitou, dospela k tomuto záveru:
„Imunizácia spoločnosti voči epidémii SARS-CoV-2 môže byť dosiahnutá získaním imunity buď cez predchádzajúce nakazenie alebo očkovanie. Imunita získaná očkovaním je rozhodne oveľa bezpečnejšia a preferovaná. Ak sa však pozrieme na dôkazy o imunite získanej infekciou, tvorcovia politík by mali považovať prekonanie infekcie SARS-CoV-2 za rovnocenné s imunitou získanou očkovaním, čo sa týka vstupu na verejné podujatia, do podnikov, do práce alebo ohľadom cestovania.“
Shenai et al.
Už spomínaná metaanalýza 9 štúdií (nerecenzovaná), ktoré porovnávali imunitu po očkovaní a prekonaní prišla k týmto záverom: „Všetky zahrnuté štúdie zistili minimálne štatistickú ekvivalenciu medzi prirodzenou imunitou a imunitou získanou plným očkovaním; tri štúdie zistili, že prirodzená imunita je silnejšia.“
Táto metaanalýza zatiaľ neprešla recenzným konaním, no viaceré štúdie z nej áno. (Tri spomínané štúdie hovoriace v prospech prirodzenej imunity boli popísané vyššie.)
Pri súhrnnej analýze všetkých štúdií nebol rozdiel medzi prirodzenou imunitou a imunitou po očkovaní štatisticky signifikantný. Článok zahŕňal aj tri štúdie od farmaceutických firiem vyrábajúcich vakcíny (Moderna, Pfizer, Johnson & Johnson). Prvé dve sa klonili k väčšej sile imunity po vakcinácii, rozdiel však nebol štatisticky signifikantný; tretia našla signifikantný rozdiel v prospech prirodzenej imunity.
Zaujímavé však je, že keby boli zo súhrnnej analýzy vylúčené štúdie platené farmaceutickými firmami, prirodzená imunita by vyšla štatisticky významne silnejšia.
Iné
Štúdia z Rakúska zistila 40 reinfekcií medzi 14 480 prekonavšími z prvej vlny a 253 581 infekcií z 8 885 640 vo zvyšku populácie. Autori uvádzajú, že ochrana pred COVIDom po prirodzenej infekcii „je porovnateľná s najvyššími dostupnými odhadmi účinnosti vakcín“. Štúdia však neskúmala priamo vakcíny.
Podobne prehľadová štúdia (nerecenzovaná) 10 výskumov o prirodzenej imunite dospela k záveru, že ochranný efekt predchádzajúcej infekcie proti nakazeniu (90,4 %) je „vysoký a podobný ochrannému účinku očkovania“. Ani táto štúdia však priamo neskúmala vakcinovaných ľudí.
Štúdia (nerecenzovaná) z Izraela vychádzajúca z celoštátnych dát porovnávala ochranný účinok vakcíny Pfizer a prekonania. Voči nakazeniu vakcína chránila na 92,8 % a prekonanie na 94,8 %, pred hospitalizáciou to bolo 94,2 % a 94,1 %, pred ťažkým priebehom 94,4 % a 96,4 %. Len prvý rozdiel bol štatisticky signifikantný (v prospech prekonania). Vakcíny chránili pred smrťou na 93,7 %, no v skupine prekonavších bolo len 1 úmrtie, takže ochranný účinok prekonania voči smrti sa nedal odhadnúť.
Nerecenzovaná štúdia skúmala 5 297 zamestnancov jednej americkej farmaceutickej firmy. Spomedzi 4 313 neočkovaných neprekonavších sa objavilo 254 infekcií, u 254 neočkovaných prekonavších 0 infekcií a u 739 očkovaných neprekonavších 4 infekcie. Rozdiel medzi očkovanými a prekonavšími nebol štatisticky signifikantný.
Štúdia vychádzajúca z PCR testov cestujúcich prichádzajúcich do katarského letiska ukázala, že relatívny počet pozitívnych testov nebol u prekonavších a očkovaných štatisticky signifikantne odlišný.
Lepšia hybridná imunita?
Častým argumentom je, že aj keď prekonanie môže poskytovať silnú imunitu, prekonavší by sa i tak mali zaočkovať, pretože to ich imunitu ešte viac posilní (tzv. hybridná imunita). Štátne orgány verejného zdravia obvykle odporúčajú aj prekonavším, aby sa zaočkovali.
Zo štúdií vo všeobecnosti vychádza, že hybridná imunita je silnejšia ako imunita po prekonaní. Vyplýva to aj z logiky veci. Ľudia s hybridnou imunitou prešli dvomi imunizačnými epizódami, prekonavší bez vakcinácie iba jednou.
Relevantné by preto bolo porovnávať prekonavších zaočkovaných a dvojnásobne prekonavších. Takéto výskumy sa nám však nepodarilo nájsť.
Majú sa prekonavší očkovať?
Otázka však stojí inak: do akej miery máme „posilňovať“ náš imunitný systém? Očkovať sa každý mesiac by zrejme prinieslo ešte silnejšiu imunitu, na druhej strane by šlo o neprirodzené zásahy do tela, ktoré by sa negatívne mohli odraziť inde.
Ľudské telo je komplexný systém, ktorý má tendenciu udržiavať rovnováhu. Opakované umelé zásahy bez znalosti toho, ako funguje celok (a tých máme zatiaľ veľmi málo) môžu mať nepredpokladané nežiadúce dôsledky.
Očkovanie silne zvyšuje úroveň protilátok v krvi. Protilátky však v zásade slúžia na to, aby telo zbavili infekcie. Dlhodobo zvýšená úroveň protilátok je pre telo neprirodzená a môže byť aj škodlivá (podobne ako zápal – krátkodobo pomôže riešeniu problému, ak je chronický, sám sa stáva problémom).
Časť odborníkov upozorňuje na možné riziká spojené s očkovaním prekonavších: „Osoby, které se ještě s infekcí nesetkaly, mají reakci na očkování zpravidla mírnější. Jedinci s imunitou po prodělané nemoci mohou reagovat vyšším výskytem nežádoucích účinků a zdravotních komplikací.“ Podľa jednej štúdie malo vedľajšie účinky vakcíny 46 % neprekonavších, ale až 89 % prekonavších (žiadne si však nevyžiadali hospitalizáciu).
Ďalšie štúdie, ktoré neodporúčajú (zväčša vzhľadom na obmedzený prístup k vakcínam) očkovanie prekonavších, resp. v ňom vidia len malý prínos sú napr tu (nerecenzovaná), tu (nerecenzovaná), tu (nerecenzovaná) a tu (nerecenzovaná). Táto štúdia (nerecenzovaná) zistila, že druhá dávka vakcíny po prekonaní dokonca zhoršuje bunkovú imunitu.
Je však potrebné uviesť, že, čo sa týka nami študovanej literatúry, tento názor je menšinový a odborné organizácie takmer bez výnimky odporúčajú očkovanie aj pre prekonavších.
Dôležitosť bunkovej imunity
Miesto úrovne protilátok je z dlhodobého hľadiska dôležitá skôr bunková imunita. Pamäťové bunky imunitného systému navyše dokážu protilátky vytvoriť a môžu byť prítomné v dostatočnom počte, hoci je už aktuálna úroveň protilátok znížená oproti času infekcie (alebo očkovania).
Imunológ Miloš Jeseňák pre SME uviedol, že: „S odstupom po prekonaní infekcie aj po očkovaní protilátky klesajú, ale v tele ostávajú pamäťové bunky, ktoré pri stretnutí s vírusom SARS-CoV-2 vytvoria nové protilátky, a to oveľa rýchlejším spôsobom.“
SME ďalej píše, vychádzajúc z Jeseňákových vyjadrení, že u zdravého dospelého jedinca vydržia protilátky po očkovaní minimálne osem až deväť mesiacov. U pacientov, ktorí prekonali COVID, môžu protilátky v tele vydržať dlhšie.
Bunková imunita trvá oveľa dlhšie ako zvýšená hladina protilátok. Napríklad bunková imunita ľudí, ktorí prekonali SARS (príbuzný súčasného nového koronavírusu) v roku 2003, bola stále prítomná aj po 17 rokoch a dokonca bola schopná reagovať aj na nový koronavírus (štúdia v Nature).
S istotou nevieme, ako dlho bude bunková imunita trvať, keďže nový koronavírus je tu len krátko. Množstvo štúdií však uvádza, napr. vzhľadom na charakter tvorby pamäťových buniek a na to, že ochranný efekt sa s odstupom od prekonania dokonca zosilňuje (aspoň v určitých časových intervaloch), že je dlhodobá.
Na stránke prestížneho vedeckého časopisu Nature vyšlo popularizačné zhrnutie s nadpisom: „Mali ste COVID? Pravdepodobne budete vytvárať protilátky celý život“. Píše o tom, že ľudia, ktorí prekonali COVID (aj mierny), majú v kostnej dreni pamäťové bunky, ktoré „dokážu chrliť protilátky celé desaťročia“. Vakcíny by mali fungovať obdobne.
Na druhej strane to neznamená, že bunková imunita, hoci je detekovateľná aj po rokoch, je rovnako silná ako krátko po imunizácii. Preto je dôležité imunitu priebežne trénovať.
Život s vírusom ako alternatíva
Alternatívou voči opakovaným vakcináciám – teda nárazovému, intenzívnemu a neprirodzenému zásahu každých niekoľko mesiacov – môže byť život s vírusom (nenosenie rúšok, obnovenie sociálnych kontaktov a kultúrneho života, atď.).
Opakované stretnutia s vírusom v okolitom prostredí imunitu stimulujú (ako akýsi „prirodzený booster“), avšak človek sa vyhne umelým zásahom v podobe očkovania, ktoré sú spojené s drastickým výkyvom úrovní protilátok a inými potenciálne nežiaducimi účinkami.
Viaceré štúdie zistili bunkovú imunitu (aj tu) alebo protilátky u ľudí, ktorým nikdy nebol COVID diagnostikovaný. V prestížnom Nature vyšiel výskumný článok s nadpisom: „Vystavenie SARS-CoV-2 vytvára pamät T-buniek aj pri neprítomnosti detekovateľnej nákazy“
Príčiny nie sú celkom jasné, ale ide o príliš veľké počty ľudí na to, aby šlo vo všetkých prípadoch o nevedomé prekonania. Predpokladá sa, že príčinou môžu byť vystavenia novému koronavírusu, ale aj predchádzajúci kontakt s inými koronavírusmi či napr. vírusmi chrípky. V Science uvádzajú, že dokonca aj vystavenie vírusu bežnej nádchy môže vyvolať budúcu imunitnú odpoveď voči COVIDu. Protilátky voči nádche môžu pomáhať aj voči novému koronavírusu.
Život s vírusom tak dáva zmysel obzvlášť pre prekonavších a očkovaných, ktorí sú aj v prípade nakazenia do veľkej miery chránení pred ťažkými priebehmi bunkovou imunitou.
Takáto stratégia by však mohla byť riskantná pre neimunizovaných rizikových, ktorým v prípade nakazenia hrozí väčšie riziko ťažšieho priebehu a smrti. Pre nich sa zrejme ako lepšia alternatíva javí vakcinácia. Je na zvážení každého, ako svoju „stratégiu“ ochrany voči koronavírusu vystavia.
Zmysel „života s vírusom“ možno podporiť pozorovaniami z praxe. Pre prísne lockdowny na prelome rokov 2020 – 2021 sa chrípka takmer stratila, no ďalšiu sezónu sa vrátila ešte silnejšia, čo súviselo aspoň sčasti so zníženou imunizáciou.
Ťažké stavy vyžadujúce hospitalizáciu sa dokonca vyskytli u detí aj v súvislosti s nádchou. Lekári tieto javy dávajú do súvisu s obmedzením sociálnych kontaktov a varujú, že ďalšie sezóny môžu byť ešte silnejšie, lebo sme vírusu chrípky neboli vystavení.
Záver
Drvivá väčšina štúdií, ktoré sa nám podarilo nájsť a porovnávali prirodzenú imunitu a imunitu po očkovaní, prišla k záveru, že prirodzená imunita je rovnako kvalitná alebo ešte kvalitnejšia ako imunita získaná očkovaním. Toto pozorovanie je v súlade s teoretickými predpokladmi.
Vo výskumoch financovaných farmaceutickými firmami vychádza očkovanie vo všeobecnosti ako lepšie než vo výskumoch bez konfliktov záujmov. Aj štúdie platené výrobcami vakcín však opakovane prišli k záveru, že prirodzená imunita a imunita po očkovaní sú ekvivalentné, či dokonca je lepšia imunita po prekonaní.
Treba sa zmieniť aj o otázke rizika. Je nepochybné, že prekonanie ochorenia sa spája s omnoho vyšším rizikom smrti ako očkovanie. V súčasnosti na Slovensku evidujeme 7 úmrtí v nejakom stupni kauzálneho súvisu s očkovaním. Toto číslo je pravdepodobne vysoko podhodnotené. Ak by ale aj bolo 100 či 1000-násobne vyššie, očkovanie sa stále spája s nižším rizikom smrti ako ochorenie COVID-19.
Otázka dlhodobých či trvalých následkov zatiaľ nie je dostatočne preskúmaná vzhľadom na krátky čas, po ktorý COVID a vakcíny proti nemu existujú.
Taktiež je otázne, akú dlhú trvácnosť bude mať bunková imunita po očkovaní či prekonaní. To nevieme s určitosťou povedať, pretože nový koronavírus je tu len niečo viac ako 2 roky.
Zo všeobecných mechanizmov fungovania bunkovej imunity sa však dá s veľkou pravdepodobnosťou predpokladať, že táto imunita bude trvať minimálne roky a pokiaľ bude stimulovaná expozíciou vírusu, mohla by trvať aj doživotne.
Bunková imunita tak značne prispieva k odolnosti obyvateľstva hlavne voči ťažkému priebehu ochorenia. Redukovať imunitnú odpoveď len na otázku protilátok je zjednodušujúce a zavádzajúce.
Aj keď všetky štúdie majú metodologické nedostatky a skutočne dlhodobé dáta nemôžeme mať (vzhľadom na to, že COVID sa objavil iba nedávno), toto je najlepšie posúdenie, ktoré môžeme z preskúmanej evidencie urobiť.
Na základe uvedeného možno konštatovať, že v súčasnosti neexistuje žiadny relevantný dôvod, prečo by imunita po prekonaní COVIDu-19 mala mať iný status ako vakcinačná imunita, čo sa uvádza aj priamo vo vedeckých článkoch.
Ak by mali mať tieto dve imunity iný status, zvýhodnená by mala byť skôr imunita po prekonaní.
Súčasné opatrenia na Slovensku (a v mnohých ďalších krajinách) to však neberú do úvahy. Keď sme sa slovenských štátnych orgánov pýtali, na základe čoho sa u nás prirodzená imunita posudzuje inak ako imunita po očkovaní, nedoložili žiadne zdôvodnenie ani štúdie, ktorými by vedeli preukázať opodstatnenosť tohto opatrenia (písali sme tu).
Zdroj obrázku: Herald.net